“医生,我最近老是感觉肚子不舒服。”
“能详细描述一下,具体是怎样的不舒服吗?除了肚子不舒服还有其他异常吗?”
“就是感觉不舒服,有的时候感觉有点像火烧的疼痛感,对了,最近还老是出现恶心、想吐的感觉。”
“初步怀疑消化系统出现问题了,先进行胃镜检查和幽门螺旋杆菌筛查看看吧。”
当天辅助检查结果就出来了,幽门螺旋杆菌“阳性”;且胃镜下看见胃部有两处小溃疡。结合患者的症状和辅助检查结果,张女士被确诊为胃溃疡。
不过,张女士却纳闷了,胃镜结果就显示胃溃疡为什么又进行幽门螺旋杆菌筛查呢?幽门螺旋杆菌“阳性”很严重吗?
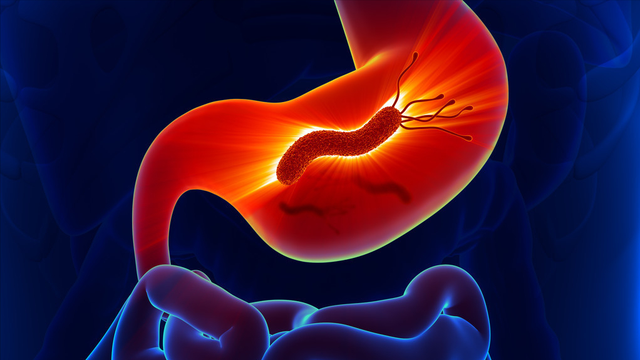
 幽门螺旋杆菌“阳性”,很严重?
幽门螺旋杆菌“阳性”,很严重?幽门螺旋杆菌是一种螺旋状、单极多鞭毛的杆菌,属于革兰阴性杆菌的一种,对身体健康有负面影响,尤其是消化系统。经口沿着消化管道进入胃部,在胃中“定居”,有很大可能导致胃炎、胃溃疡、胃黏膜相关淋巴组织淋巴瘤及胃癌等多种消化系统疾病的产生。
幽门螺旋杆菌之所以对消化系统的影响很大,主要和以下几点有关。
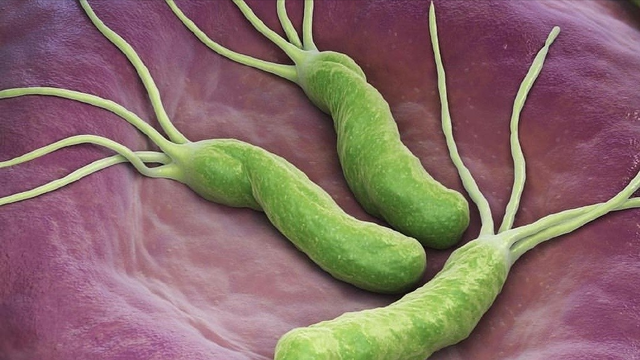
首先来说,幽门螺旋杆菌经口进入胃后,会产生大量尿素酶,而尿素酶可将尿素水解成氨和二氧化碳(NH4+和CO2),使得胃内的酸性环境无法维持,方便幽门螺旋杆菌在胃内“定居”。
同时幽门螺旋杆菌鞭毛的存在也有助于其在胃部定植,鞭毛运动也有助于其穿透胃黏膜,随后宿主细胞受体与细菌黏附素之间发生特异性相互作用,使幽门螺旋杆菌在胃内定植。
其次,空泡细胞毒素以及细胞毒素相关基因A蛋白也是“罪魁祸首”。
空泡细胞毒素是一种分泌性蛋白,也是幽门螺杆菌重要的成孔细胞毒素,该种毒素的存在改变了细胞质的渗透性,间接干扰内质网和线粒体的功能,使细胞产生空泡样变形,从而促进胃黏膜上皮细胞凋亡,抑制胃黏膜细胞增殖,进而增加消化系统疾病的发生风险。
同时,空泡细胞毒素具有抑制瞬时感受器电位膜通道黏蛋白1活性的能力,从而抑制溶酶体和细菌胞体的自噬杀伤,使幽门螺杆菌在消化道内得以生存。
再来看细胞毒素相关基因A蛋白,其是幽门螺旋杆菌的主要毒力因子,不仅促进胃黏膜上皮细胞异常增殖,也增加胃黏膜上皮基因的突变风险。
有研究发现这种蛋白虽不是每个幽门螺旋杆菌均产生,但是在世界范围内细胞毒素相关基因A蛋白阳性菌株(CagA)约占幽门螺杆菌感染的60%;关键是我国几乎所有的幽门螺旋杆菌阳性患者均属于CagA,感染CagA阳性菌株者的远期胃癌发生风险增加2倍。(参考来源:《深入研究幽门螺杆菌感染,科学提升我国胃癌防治水平》)
幽门螺旋杆菌感染之后,一方面破坏胃肠道的保护机制,一方面又产生毒素因子破坏组织器官;不论从哪方面来说,都会对身体有严重的危害。
 这些方法,可以将幽门螺旋杆菌“揪出来”
这些方法,可以将幽门螺旋杆菌“揪出来”感染幽门螺旋杆菌的患者,其消化系统的健康状态受到很大的威胁,但是一般情况下,该种患者并没有特异性的临床表现,所以说为了揪出幽门螺旋杆菌主要还是要靠辅助检查。
辅助检查大致可以被分为两类,一类是比较容易被接受的非侵入性检查方法,尿素呼气试验、血清抗体检测和粪便抗原检测等;另一类是侵入性检查,包括快速尿素酶试验、幽门螺杆菌培养和聚合酶链反应检测(PCR)、胃黏膜活检等。

尿素呼气试验是临床上被广泛应用,能用来检测幽门螺旋杆菌,主要是因为幽门螺杆菌的尿素酶可将尿素分解为氨和二氧化碳。
这项检查操作也很简单,服用13C或14C的尿素胶囊后,经精密仪器(同位素比率质谱仪、红外光谱仪等)测定呼出的13CO2或14CO2丰度即可确定是否感染幽门螺旋杆菌。
不过虽然13C和14C尿素呼气试验的敏感性、特异性和准确性均相差不多,都可达到 95%左右,但是13C在临床上选用更多,14C具有放射性,并不适用于儿童和孕妇等。

快速尿素酶试验和尿素呼气试验检测原理一样,但是毕竟是有创检查,其带给患者的不适感更明显。快速尿素酶试验需要接受胃内活检,若是活检组织之中含有幽门螺旋杆菌,则专业试纸会变色,不过该项检查的准确性不及尿素呼气试验。
这两种检查都有一定的局限性,皆可能出现假阴性或假阳性,比如消化出血使得血液中和胃内酸性环境、质子泵抑制剂抑制胃酸分泌等均可导致尿素酶的活性降低为出现假阴性。而当消化道内存在其他的能产生尿素酶的细菌,像肺炎克雷伯菌、金黄色葡萄球菌等,则会导致假阳性的发生。

当出现消化道出血或者服用抗生素、质子抑制剂和铋剂等干扰尿素呼气试验、快速尿素酶试验检查结果时,可以选用血清抗体检测或粪便抗原检测。
但是血清抗体检测不适用于幽门螺杆菌感染的早期诊断,亦不用来评估根除治疗是否成功。
因为人体感染幽门螺杆菌数周后血中才会出现特异性抗体,若早期抗体未达到检测阈值,则出现假阴性结果;而根除幽门螺杆菌后血清中抗体能够维持6个月以上,易造成假阳性。
幽门螺旋杆菌可以随胃黏膜上皮细胞的快速更新、脱落而脱落,给通过粪便抗原检测其存在提供了可行性。该项检查的操作也很便捷,适用于任何年龄,尤其是婴幼儿及有精神障碍者,具有一定的应用前景。
另外,还可以通过聚合酶链反应检测(PCR)来检测幽门螺旋杆菌。这种分子检测技术具有更高的灵敏度和特异性,但是若存在死亡菌体DNA,或者是有与幽门螺旋杆菌相同基因片段的其他细菌存在,可能会造成假阳性。
检测幽门螺旋杆菌是否存在一般不采用细菌培养的方法,即使特异性可达到百分之百,但敏感性较低以及分离培养对操作人员的水平要求较高,经验欠缺、操作不规范等均可造成培养失败,使得该项检查的应用明显受限。
不要忘了身为直接检测幽门螺杆菌感染的“金标准”——组织学检查,单独进行胃窦活检可能比较受限制,但是同时进行胃窦和胃体部位活检,可明显提高幽门螺旋杆菌的检出率。
总而言之,虽然这些检查各有优劣,但是可以检测出幽门螺旋杆菌这一点是毋庸置疑的。
 幽门螺旋杆菌“阳性”患者,不需要治疗?
幽门螺旋杆菌“阳性”患者,不需要治疗?就现阶段的医疗水平,检测出幽门螺旋杆菌感染人群并不难,但是检测出来之后呢?需要接受系统的治疗吗?
关于这个问题,我国学者进行了相关研究,2014年研究结果显示在无症状“健康”人群中,根除幽门螺杆菌可使胃癌发生风险下降34%;在2020年该项数据被更新为46%。
从这组数据也可以看出,根治幽门螺旋杆菌势在必行!

根治幽门螺旋杆菌常选用四联疗法,即一种质子泵抑制剂(PPI)+两种抗生素+一种铋剂。
常用的抗生素有阿莫西林、呋喃唑酮、克拉霉素等,阿莫西林的细胞壁穿透能力则较强,抑制细胞壁的合成,促使幽门螺杆菌的破裂;呋喃唑酮干扰细菌内的氧化还原酶体系等,导致细菌代谢出现异常,从而达到杀灭细菌的效果。

但是这些抗生素在酸性环境下很难发挥作用,这就需要使用质子泵抑制剂,质子泵抑制剂人血,进入到胃黏膜壁细胞酸分泌小管中,抑制质子泵的功能,从而抑制胃酸的分泌。
而铋剂,像果胶铋是由金属铋离子和钾离子等形成的,其存在较强的胶体性,可以有效保护患者的胃肠黏膜。
 医生有话说
医生有话说通过尿素呼气试验、血清抗体检测和粪便抗原检测、快速尿素酶试验等辅助检查,检测出幽门螺旋杆菌并不难。被检出幽门螺旋杆菌“阳性”的患者不能听之任之,需要尽早给与治疗,四联疗法就是一种很不错的选择。
参考文献:
【1】田宏伟. 四联疗法治疗幽门螺杆菌感染消化性溃疡的效果[J]. 中国医学创新,2022,19(11):108-111.
【2】李雅倩,刘家奇,朱晓芳,段强德,朱国强. 幽门螺杆菌检测技术研究进展及展望[J]. 微生物学报,2022,62(05):1645-1655.
【3】邵欣欣,田艳涛. 深入研究幽门螺杆菌感染,科学提升我国胃癌防治水平[J]. 肿瘤综合治疗电子杂志,2022,8(02):11-15.
【4】刘梦真,刘群. 根除幽门螺旋杆菌影响因素的研究进展[J]. 医学研究生学报,2019,32(12):1339-1344.
#健康真知计划#
标签: #幽门螺旋杆菌有没有必要治疗

